Rizika očkování diskutovaná v mých dřívějších textech je třeba dnes vnímat v nových souvislostech. Nejde mi o vyčerpávající souhrn současné epidemiologické situace – k tomu nejsem dostatečně vzdělán. Spíše mám zájem upozornit na to, že existují relevantní odborná data, která by se měla stát pro kompetentní osoby podkladem k erudované diskusi a následně snad i k provedení určitých opatření. A pokud tato opatření neučiní kompetentní orgány, bude asi třeba hledat řešení na individuální úrovni.
Z mnohých odborných prací jasně vyplývá, že imigrace představuje vážné zdravotní riziko pro domácí populaci v cílových i tranzitních zemích. Např. v italské studii Limina a kol. /1/ z roku 2015 je srovnán výskyt vybraných typů infekčních onemocnění mezi imigranty a domácí populací. K popisu dat je zvolena veličina věkově standardizované SRR (stndardized rate ratios), která udává, kolikrát je frekvence výskytu nemoci vyšší/nižší v populaci imigrantů, než v populaci domácí. Např. pro tuberkulózu je v této studii uvedena hodnota SRR 27,1, což znamená, že mezi imigranty se tuberkulóza vyskytovala 27-krát častěji, než mezi „domorodými“ Italy. Mezi imigranty byla rovněž výrazně vyšší frekvence výskytu malárie (SRR = 21,1), svrabu (SRR = 8,5), AIDS (SRR = 2,5) a hepatitidy B (SRR=3,3). Relativní incidence jednotlivých onemocnění (IR – incidence rate), tedy poměr nově vzniklých onemocnění ve sledovaném časovém období k celkovému počtu osob ve sledované populaci, se významně lišila v závislosti na původu imigrantů. Mezi imigranty z jižní Ameriky byla vysoká incidence AIDS (IR = 4,5, tedy 4,5 nových případů onemocnění na 10 000 jedinců dané skupiny), mezi imigranty z Afriky zase malárie (IR = 13,9) a tuberkulózy (IR = 11,9). Studie se opírá o data shromažďovaná mezi lety 2006 až 2010 mezi populací o velikosti 1 147 537 jedinců spadajících pod LHD (Local Health District – oblastní zdravotní správa) v Brescii (Lombardie – severní Itálie). Za imigranta je v rámci této práce považován každý, kdo má místo narození mimo Itálii.
Vysoké riziko výskytu hepatitidy C (HCV) mezi imigranty předpokládá holandská práce Vrienda a kol. /2/ z roku 2013, která je založena na matematickém modelování s využitím dat z několika rozsáhlých epidemiologických studií. Odhadovaná seroprevalence HCV, což je počet lidí v populaci, jimž bylo onemocnění diagnostikováno na základě rozboru krve (mají v krvi protilátky, ale nemusí mít projevy nemoci), se v Holandsku pohybuje na úrovni 0,22 % (tedy 28 100 infikovaných osob). Na imigranty připadá zhruba 50% všech případů, výskyt onemocnění je u nich asi 10-krát častější, než u lidí narozených na území Holandska. Data z Velké Británie /3/ ukazují na to, že až 2,7 % migrantů z jižní Asie (zejména z Pákistánu) může být pozitivně testováno na HCV protilátky, přičemž průměrný výskyt těchto protilátek v domácí populaci je 0,5 %. V dané souvislosti doporučují odborníci z WHO (Světová zdravotnická organizace) evropským zemím, kam směřují migrační vlny, cílené testování imigrantů na výskyt jednotlivých typů hepatitidy /4/.
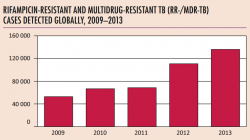
Výskytem tuberkulózy mezi imigranty v letech 2009 – 2013 se zabývá finská studie publikovaná v roce 2015 /5/. Vyplývá z ní, že zatímco podíl diagnostikovaných případů tuberkulózy připadající na imigranty tvořil v roce 2009 5,8 % všech případů, v roce 2013 to již bylo 32,1 %. Tento trend koresponduje s celkovým nárůstem podílu migrantů v populaci, který v těchto letech stoupl z 2,1 na 5,6%. V populaci migrantů se tuberkulóza častěji vyskytuje u mladších lidí a u žen a s vyšší frekvencí se vyskytuje problém s mnohočetnou lékovou rezistencí (tedy neúčinností léků). V dokumentu Evropského střediska pro prevenci a kontrolu nemocí (ECDC) z roku 2009 /6/ je konstatováno, že navzdory nedostatku informací lze mezi migranty z méně rozvinutých zemí důvodně předpokládat významně vyšší frekvenci výskytu tuberkulózy, HIV, hepatitidy A a B. V případě migrantů, kteří mají ztíženou uplatnitelnost na trhu práce, je riziko výskytu infekčních onemocnění dále komplikováno jejich dlouhodobě nízkým socioekonomickým statusem.
Preventivní opatření proti šíření infekčních nemocí v důsledku imigrace nejsou podle mého názoru ve veřejném prostoru dostatečně věcně diskutována. Oficiální dokumenty na toto téma jsem nebyl schopen dohledat – doufám, že to je mou neschopností, nikoli jejich neexistencí. Co se týká očkování - z prostředků veřejného zdravotního pojištění je v současnosti hrazeno pouze selektivní očkování proti TBC u tzv. rizikových skupin, v ostatních medicínsky neindikovaných případech, kdy zákonný zástupce dítěte žádá jeho očkování (primovakcinaci) proti TBC, hradí náklady (aplikaci, vakcínu a veškeré úkony a materiály) spojené s tímto očkováním zákonný zástupce dítěte. Revakcinace není prováděna ani na žádost rodičů, neboť jde o postup, který nemá odborné opodstatnění a není doporučován národní odbornou společností (ČPFS ČLS JEP) ani WHO /7/. Proti hepatitidě A a B existuje vakcína, očkování proti hepatitidě B je součástí „povinného očkování“ dětí, proti hepatitidě A jsou očkovány rizikové skupiny (např. pracovníci Integrovaného záchranného systému) /8/. Očkování proti hepatitidě C neexistuje.
Otázky ohledně možných preventivních opatření, rizik jejich včasného neprovádění, souvisejících nákladů a zdrojů, z nichž budou tyto náklady hrazeny, nechám na osobách kompetentnějších a odpovědnějších. Jen by mě zajímalo – jsou vůbec nějaké?
Literatura:
1. Limina, Rosa Maria, et al. "Frequency of Infectious Diseases in Immigrants in a Western European Country: A Population-Based Study." Journal of Immigrant and Minority Health 17.1 (2015): 66-75.
2. Vriend, H. J., et al. "Hepatitis C virus prevalence in The Netherlands: migrants account for most infections." Epidemiology and infection 141.06 (2013): 1310-1317.
3. Uddin, G., et al. "Prevalence of chronic viral hepatitis in people of south Asian ethnicity living in England: the prevalence cannot necessarily be predicted from the prevalence in the country of origin." Journal of viral hepatitis 17.5 (2010): 327-335.
4. Sharma, Suraj, et al. "Immigration and Viral Hepatitis." Journal of hepatology (2015).
5. Räisänen, P. E., et al. "Tuberculosis in immigrants in Finland, 1995–2013." Epidemiology and infection (2015): 1-9.6. http://ecdc.europa.eu/en/publications/Publications/0907_TER_Migrant_health_Background_note.pdf7. http://www.mzcr.cz/obsah/metodika-ockovani-proti-tbc-v-cr_2546_5.html8. http://www.zuusti.cz/proc-doporucujeme-ockovani-proti-virove-hepatitide-zloutence-typu-a-a-b/
Diskuze: